前段时间,一个脾气暴躁,说话很急的门诊甲亢患者在外院治疗半年多,实在受不了天天吃药、不断检查,说听别人讲,甲亢可以用碘131治疗,1次就好,打听我市只有我们这里可以服碘治疗,就到我院就诊要求服碘治疗。门诊医生按照流程给他申请了甲亢治疗前的一些必要检查:甲功+甲状腺抗体、吸碘率、尿碘、甲状腺扫描,肝肾功能等等准备施治。
检查结果:吸碘率实验:2h、6h、24h吸碘率都在正常范围下限(图略);甲功结果:LT3:6.12pmol/ml、LT4:11.23pmol/dl,TSH:0.004uIU/ml。
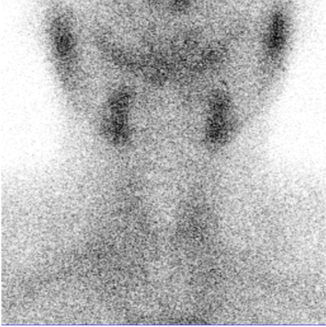
甲状腺扫描:甲状腺显影不清,边界模糊,显像剂摄取减低。
看到图像和其他检查结果,再问他最近是否有感冒病史,他记不太清楚,只是说好像一两个月之前有几天像是感冒了。结合这些情况,我们告诉他,他这种情况应该是亚急性甲状腺炎,现在不需要服碘,请他再回到内分泌医生处继续治疗,定期复查。经内分泌医生治疗3个月后痊愈。
亚急性甲状腺炎
亚急性甲状腺炎又称亚急性肉芽肿性甲状腺炎、(假)巨细胞甲状腺炎、非感染性甲状腺炎、移行性甲状腺炎、病毒性甲状腺炎,DeQuervain甲状腺炎,肉芽肿性甲状腺炎甲状腺解剖解构图或巨细胞性甲状腺炎等,1904年由DeQuervain首先报告。本病临床多见于中年妇女,发病有季节性,如夏季是其发病的高峰。起病时患者常有上呼吸道感染。病毒感染后1~3周发病;病程长短不一,可自数星期至半年以上,一般约为2~3个月,故称亚急性甲状腺炎。病情缓解后,有复发可能,但多数患者可痊愈。
该病在不同病期症状不同,常有误诊及漏诊,典型者整个病期可分为早期伴甲状腺机能亢进症,中期伴甲状腺机能减退症以及恢复期三期。
1
早期起病多急骤,呈发热,伴以怕冷、寒战、疲乏无力和食欲不振。最为特征性的表现为甲状腺部位的疼痛和压痛,常向颌下、耳后或颈部等处放射,咀嚼和吞咽时疼痛加重甲状腺病变范围不一,可先从一叶开始,以后扩大或转移到另一叶,或始终限于一叶。病变腺体肿大,坚硬,压痛显著。病变广泛时,泡内甲状腺激素以及非激素碘化蛋白质一时性大量释放入血,因而除感染的一般表现外,尚可伴有甲状腺机能亢进的常见表现。
2中期当甲状腺腺泡内甲状腺激素由于感染破坏而发生耗竭,甲状腺实质细胞尚未修复前,血清甲状腺激素浓度可降至甲状腺机能减退水平,临床上也可转变为甲减表现。
3恢复期症状渐好转,甲状腺肿或及结节渐消失,也有不少病例,遗留小结节以后缓慢吸收。如果治疗及时,患者大多可得完全恢复,变成永久性甲状腺机能减退症患者极少数。
在轻症或不典型病例中,甲状腺仅略增大,疼痛和压痛轻微,不发热,全身症状轻微,临床上也未必有甲亢或甲减表现,患者常能忍受而不去就诊。
亚甲炎的发病原因有如下几点:
(1)感染:①病毒感染:麻疹、柯萨奇、E-B、腺病毒、埃可、流感、流行性腮腺炎、风疹病毒以及肠病毒、逆转录病毒、细胞巨化病毒等一种或多种病毒同时感染后可继发本病。偶有报道流感疫苗注射后发病。②非病毒感染:如Q热或疟疾之后发生本病也有报道。
(2)遗传:相关研究证实,亚甲炎的确具有HLA易感组型,但存在地理分布与种族差异。已证明多个民族的本病患者均与HLA-B35强烈相关,HLA-B35阳性是这些地区和民族SAT发病的强有力预测指标。
(3)自身免疫:部分亚甲炎患者有自身免疫抗体存在,如甲状腺过氧化酶抗体(TPOAb)、甲状腺球蛋白抗体(TgAb)、TSH受体抗体、甲状腺刺激抗体(TSAb)以及抗甲状腺抗原的致敏T淋巴细胞等。有些患者病后长期保留甲状腺自身免疫抗体,少数患者于本病前后发生过甲状腺自身免疫疾患等;但是也有人认为这些抗原的释放并不足以使适当量T淋巴细胞致敏,因此难以构成致病因素。
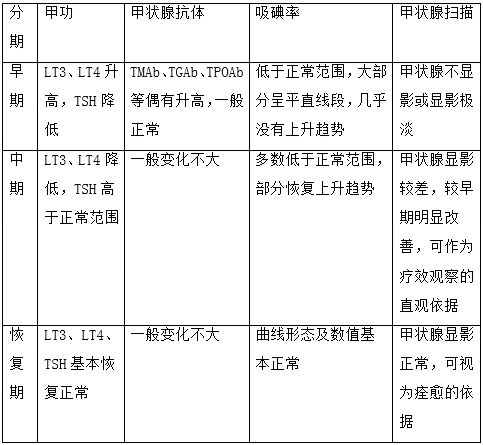
亚急性甲状腺炎各期单纯甲状腺检查结果一般符合以下规律:
传统诊断方法是实验室检查、吸碘率结合其他病例特征作出诊断。如:
1.急性起病、发热等全身症状;
2.甲状腺疼痛、肿大且质硬;
3.ESR显著增快;
4.血清甲状腺激素浓度升高与甲状腺摄碘率降低双向分离即可诊断等。
但是,吸碘率受制于患者忌碘情况和饮食碘摄取情况,干扰极大,结果可信度低,如果发病后再要求患者忌碘待符合要求行吸碘率检查,可能需要耗时2-4周,显然对疾病诊治甚为不妥。甲状腺扫描检查却没有需要忌碘这一要求,随时即可施行,对及时明确病情极为重要。所以如果有条件,实验室检查结合甲状腺扫描是最佳诊断手段:在早期如果出现血清甲状腺激素浓度升高与甲状腺扫描不显影的背离现象即可直接诊断。