单独二胎开放后,高危孕产妇越来越多,近日我院产科又成功抢救一例子宫破裂的产妇。
凌晨4点钟,急诊抢救间陈龙医师打来电话,“急诊有一个怀孕21周的病人,腹腔大量积液,孩子已经没有胎心,病人昏迷不醒,快来抢救!”二线值班主任武海英和门诊王洁医生获知消息之后,立即一路奔到门诊1楼,只见平车上的孕妇浑身苍白、皮肤湿冷,血压测不出数值,呈叹息样呼吸,瞳孔散大,已经摸不出大动脉搏动。
“立即心肺复苏!”
“气管插管!”
“建立静脉通道,中心静脉置管!”
“交叉配血,申请输血!”
简单问过病史后,武海英主任考虑失血原因极有可能为子宫破裂引起。而且这位患者病情极其危重,随时都有生命危险。现在时间就是生命,必须要以最快的速度准备抢救病人。
武海英立即通知将患者直接转运到手术室,通知手术室护士、麻醉科医生做好抢救病人准备。

4点20分,走廊里回荡着平车车轮急促的隆隆声,手术室里早已收到消息的护士、麻醉师,紧迫的忙碌着。检验科、输血科、麻醉科为患者最快时间内获取检验结果,并大量备血准备为患者输血,为了抢救生命,医院全程开辟绿色通道,并帮助患者及时联系其他家属,办理住院手续。
“要和死神抢时间!”梁菲大夫当机立断行腹腔穿刺,从腹腔中抽出不凝血,失血性休克确诊无疑,立即打开腹腔发现,刘某的腹壁各层瘢痕状粘连致密,子宫后壁自宫底部至下段全层裂开,破裂口长达8厘米,整个腹腔全是血,出血量超过3000毫升,相当于一个成年人四分之三的总血液量。胎儿肢体位于腹腔,已死亡,子宫组织糟脆,胎盘滞留于宫腔,部分植入子宫肌层,子宫后壁肌层菲薄,仅剩浆膜层。手术台上4名经验丰富的医师快速给患者止血、缝合,给予宫腔填塞止血球囊缝合修补,保留子宫;台下手术室护士认真核对各项信息,为患者输血、补液;麻醉师时刻关注着患者的各项指标,维持患者生命体征的稳定。此次抢救一共输了悬浮红细胞2000ml,血浆1000ml,冷沉淀10u,才从死神手里抢回了刘某的生命。
经过河南省人民医院全体医护人员的努力,刘某术后送入ICU仅2天后病情平稳,成功转回普通病房继续治疗,截止今日,已痊愈出院。
武海英主任介绍,刘某之前做过一次剖宫产,在2016年被查出患有子宫腺肌瘤,随后刘某做了腹腔镜下肌壁间子宫腺肌瘤剔除。此次怀孕距离上次手术间隔时间太短,而且这次怀孕伴有胎盘植入,子宫破裂处在子宫后壁,出血凶猛,病情发展迅速,手术难度大。
子宫破裂是指在分娩期或妊娠晚期子宫体部或子宫下段发生破裂。若未及时诊治可导致胎儿及产妇死亡,是产科的严重并发症。
子宫破裂的高危因素:(1)瘢痕子宫:子宫手术是导致瘢痕子宫的主要原因。(2)梗阻性难产:包括骨盆狭窄、先露异常(肩先露、额 先露等)、巨大儿、胎儿畸形或软产道阻塞(发育畸形、瘢痕或肿瘤)等。(3)子宫收缩药物使用不当:无论使用什么方法催产,都将使子宫破裂的危险性增加。高龄、多产、子宫畸形或发育不良、有多次刮宫及宫腔严重感染史等的孕妇若应用不当,更易发生子宫破裂。 (4)产科操作或产时手术损伤,另外,胎盘植入同样会增加子宫破裂的风险。

子宫破裂严重危及母儿生命,故预防工作极其重要。加强孕期围产保健,以便及早发现,及时处理。如果孕妇因为不明原因的腹痛或者出血入院就诊,一定要第一时间告知医生自己的既往史,便于医生快速识别,以免延误抢救时机。河南省人民医院产科急危重孕产妇救治中心,去年一年共救治危重症孕产妇近400例。作为医院产科主任,武海英将很多危重症孕产妇从死亡边缘拉了回来。
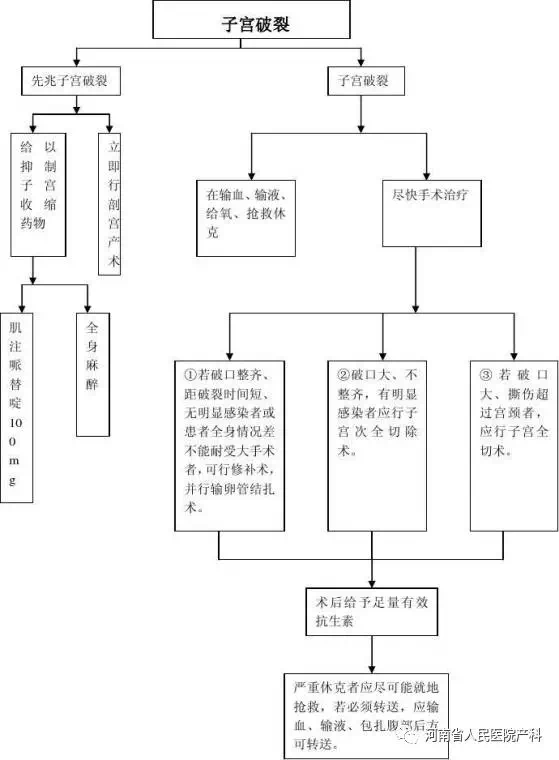
附:子宫破裂抢救流程