迟发型溶血性输血反应
01概述
如果献血者血液供体和受血者之间存在免疫非相容性,受血者的红细胞被溶解和加速清除,能够发生溶血性输血反应(HTR)。典型的HTR病例发生在具有同种异型抗体的患者输注了该抗体特异性抗原阳性红细胞时。HTR以患者发病时间输血后24小时为界,被分为急性和迟发型反应。更具临床指导意义的HTR分类是分为血管内溶血和血管外溶血。血管内溶血具有血红蛋白血症和血红蛋白尿的全部特征。血管外溶血缺乏这些特异表现,但它具有循环中红细胞减少及血红素分解产物(如胆红素)蓄积特征。一般情况,血管内溶血常见于急性HTR,血管外溶血多见于迟发型HTR。然而,这并非绝对,血管内溶血也可能在输血之后的24小时以后才发生。
根据中华人民共和国卫生行业标准《输血医学术语》(WS/T 203-2020),迟发型溶血性输血反应(DHTR)定义为:在输血24h后或数天后才发生的溶血反应,主要由记忆性免疫应答引起,以血管外溶血为主;而中华人民共和国卫生行业标准《输血反应分类》(WS/T 624-2018),慢性/迟发型溶血性输血反应定义为:常发生在输血结束后24h至28d。患者输血后体内产生针对红细胞血型抗原的意外抗体;当再次输血时,体内意外抗体可与输入红细胞相互作用,导致红细胞裂解或/和清除加速。常由 IgG 抗体引起,多为血管外溶血,最常见于Rh血型不相容输血。
DHTR主要发生于先前免疫的患者因循环的同种抗体效价低或因剂量效应或技术原因而导致在交叉配型中相容时而接受了含有相应抗原的红细胞。约有0.2%~0.6%的患者会发生DHTR,DHTR在小于4个月的婴儿中非常罕见,而在长期输血患者中较常见。
DHTR最常见的临床表现列在下表中。在几乎绝大部分病例中,患者都存在贫血的临床表现,其原因主要就是所输人的红细胞的溶血和损失。在血管外溶血的DHTR的一些病例中,贫血可能是已经发生溶血反应的唯一表现。DHTR患者普遍表现有血清胆红素增高,血清胆红素程度高低取决于红细胞溶血的数量和速率,以及肝脏功能。有活动性溶血病情的典型患者必然出现游离胆红素水平升高,以及乳酸脱氢酶(LDH)水平的可能升高。在血管内和血管外溶血反应中,结合珠蛋白水平通常都降低,结合珠蛋白水平降低有时被认为是血管内溶血反应的指征,但它通常也见于血管外溶血反应。在出现血管外溶血反应患者血清中出现低结合珠蛋白水平的原因还未被确定,但它可能是在吞噬细胞系统至肝脏细胞之间转运血红蛋白时发挥作用。

血管外溶血性输血反应(80例)
中国医学科学院医学创新工程输血不良反应团队《输血不良反应鉴别诊断标准及处理流程》(2019版),其将DHTR诊断标准、严重性、输血相关性列表如下:

02 DHTR病因、症状和体征
当输用了不相容的血液时,如果受者血清中抗体量过少,不会很快引起红细胞破坏,或者红细胞破坏很少,不能被检测出来,但是输血可以激发免疫回忆反应,输血后数天,可出现抗体浓度迅速增加和红细胞迅速被破坏,即出现迟发型溶血性输血反应(DHTR)。几乎无例外,DHTR都是继发性输血反应,最常见的原因是病人已经输过一次或数次血或因妊娠而被免疫。从理论上讲,初次免疫也可引起DHTR,但临床上这类病例极少。另外器官移植后的迟发型溶血性过客淋巴细胞综合征,常在器官移植后7~10天发生溶血,常是未预见和突然发生的。
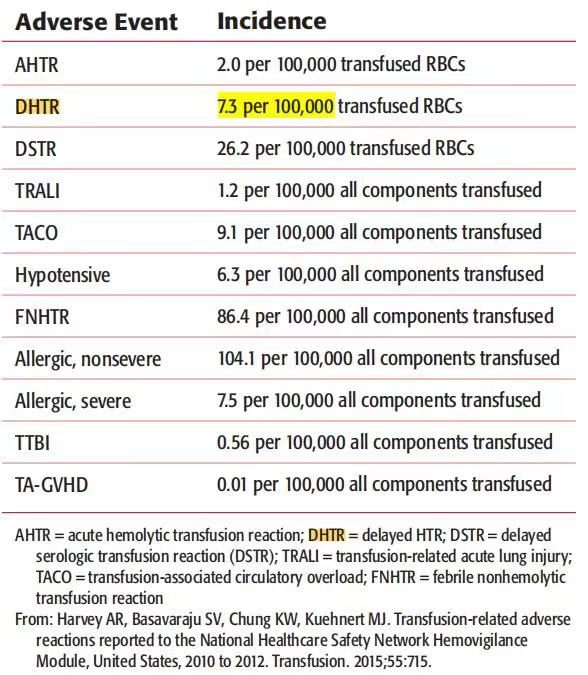
输血相关不良反应发生率
临床最常见的是Rh血型系统抗体引起的DHTR,其次是Kidd、Duffy和Kell系统抗体。在约有10%的报导病例中,存在两种以上的同种异体抗体。Kidd和Duffy抗体最常见可引发DHTR,DHTR本身预后很少有致死性的,但需要输血治疗的病人由于其本身疾病可能引起死亡,如被同种异体抗原免疫的镰状细胞贫血患者中约40%发生DHTR,是镰状细胞病患者死亡的主要原因。
约30%~40%的同种抗体在被初次鉴定后的数月至数年期间都会检测不出。然而,先前通过输血或妊娠已经发生过免疫的患者再次暴露于同一血型抗原时可能会形成二次免疫反应,被同种异体抗原免疫的镰状细胞贫血患者中约40%发生DHTR,输血后几天至几周内可能出现血细胞比容降低,或者不能看到输血后典型的10g/L的Hb或者3%的Hct的增加。DHTR临床最常见症状是发热;连续输血,贫血得不到改善;以及轻度黄疸。偶而可发现有血红蛋白尿,但DHTR发生肾衰的病例很少见。经常是输血反应后五至十天出现症状,但亦有报道在输血后短至24小时,迟至21天才能显示DHTR症状。最常见的症状有:发热、血红蛋白浓度降低同时有黄疸和血红蛋白尿。低血压和肾衰也非少见,约占DHTR病例的6%。
DHTR导致的溶血通常是血管外溶血,没有剧烈的临床症状和体征,尽管极少一些类型的IgG抗体结合补体可引起血管内溶血。DHTR引起的溶血通常是轻微且渐进的,但是当针对Kidd血型系统抗原产生抗体时,溶血可能是快速的、血管内的、并且可能是严重的。Kidd抗体更容易引起DHTR,其原因是由于其通常较难检测出且可迅速从循环中消失,已证实只有当IgM型抗-Jka存在时,其才会结合补体从而具备引发DHTR的可能性。 在体温条件下反应的IgG1和IgG3型抗体,即抗Rh、Kidd、Kell、Duffy等免疫性抗体可造成血管外溶血,这些抗体也组成了具有临床意义的抗体群。那些不造成红细胞破坏的抗体大部分是在37℃以下才能反应的IgG2和IgG4亚类的抗体(Klein HG,et al.Mollison’s Blood Transfusion in Clinical Medicine Mollison.11th ed)。
通常可见溶血的证据是外周血中球形红细胞和网织红细胞的出现,总胆红素和非结合胆红素和LDH浓度升高。DAT通常阳性,但如果循环中所有输入的红细胞都被消除,DAT结果可能是阴性。抗体筛查通常是阳性的,并且抗体可以被鉴定。此类反应一般轻微,临床表现不显著,通常无需特殊治疗。就血管外溶血而言,临床支持措施类似于急性溶血性输血反应。如果输血是必需的,则可以选择相应抗原为阴性的献血者红细胞。

红细胞抗体的一般临床意义
(Generally Clinically Signifificant:重要临床意义的。*导致溶血性输血反应或红细胞存活率降低。Toby L,et al.Rossi’s Principles of Transfusion Medicine.5th ed)
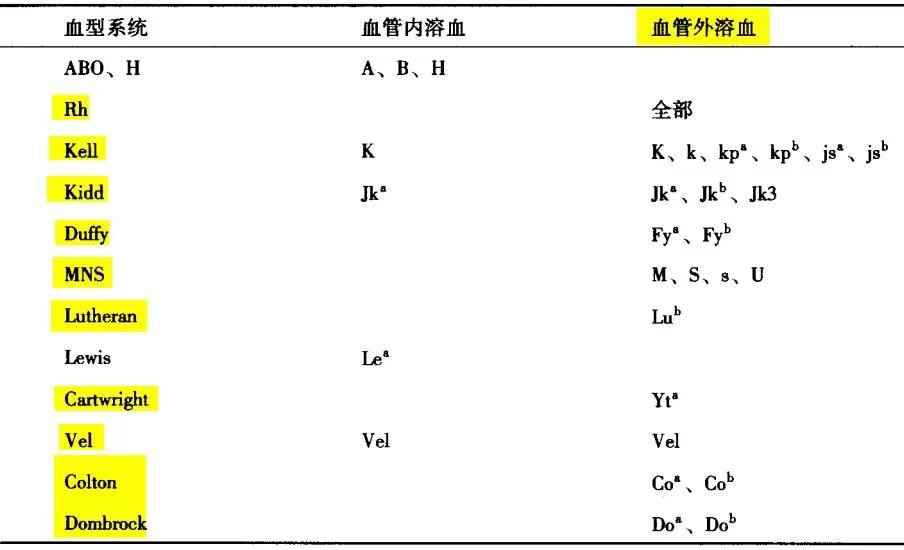
与溶血性输血反应相关的抗体特异性
03 DHTR实验室检测
新近输血患者体内发现新的同种异型抗体,是DHTR常见的现象。然而,只是红细胞抗体的出现并不意味着有溶血或者患者表现出临床反应,许多发生了DHTR的患者可能也没有表现出临床症状。但是,对于任何新近输过血又证明有新产生的同种异型抗体的患者应该进行系统检测,研究是否发生了DHTR。这些系统检测和研究包括确认患者的临床近期病史和诊断、输血史,检测血红蛋白、血细胞比容、胆红素(结合的和非结合的)和LDH水平;其他可能有用的信息包括用药史、网织红细胞计数和结合珠蛋白值。非常低的结合珠蛋白水平是溶血的灵敏标记,即使处于结合珠蛋白产生增加的急性期反应阶段。血管内和血管外溶血都会出现结合珠蛋白降低。然而,低结合珠蛋白水平也见于慢性或急性肝病。
(另,经常是临床未出现红细胞破坏的症象,却发现病人直接抗人球蛋白试验阳性,而且检出了红细胞同种异型抗体。这种情况称之为迟发性血清学输血反应,即DSTR:患者输血后体内出现具有临床意义的红细胞血型的意外抗体,常可维持数月至数年,外周血血红蛋白值变化可不明显)
实验室检测如下(《实用血液免疫学血型理论和实验技术》):
(1)动态观察抗体水平,发生DHTR病人输血后数日出现不规则抗体,并呈升高趋势,在十至十五日达高峰,之后下降。
(2)抗人球蛋白试验。由于回忆反应,患者输血后数小时或数日产生了IgG抗体,这些抗体可能都附着于输入的红细胞膜上,此时可能在血浆中检测不出抗体,但是直接抗球蛋白试验呈阳性。对此,可通过放散试验检测出相应抗体。在DHTR发生后,抗人球蛋白试验可持续阳性,因为回忆反应能产生足够的抗体,所有被输入的红细胞上都附着该抗体。理论上只要有存活的输入的红细胞,DAT就呈阳性,一直持续到所有输入的红细胞完全被清除,但实际情况可能更为复杂。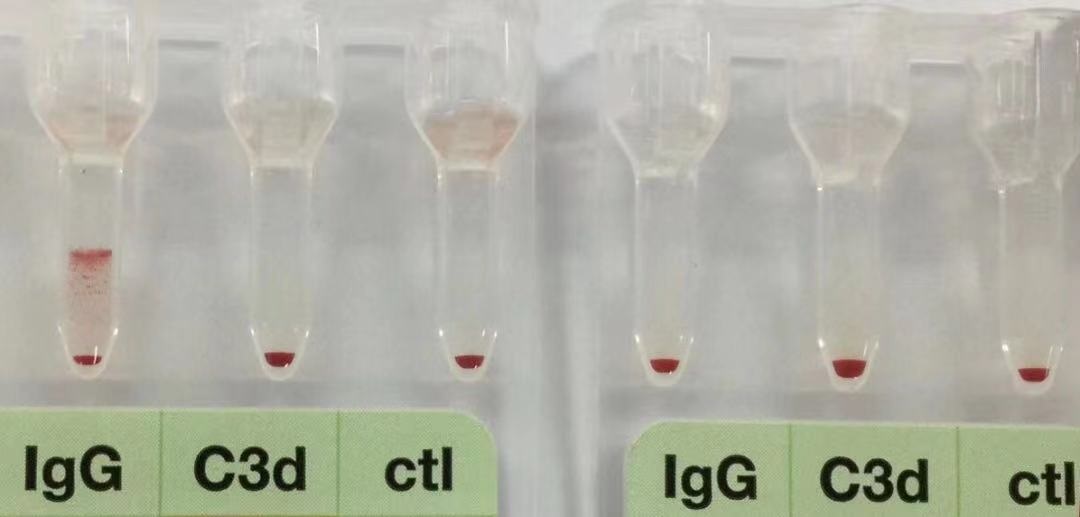
发生DHTR同一样本毛细管离心后DAT
(右侧:毛细管离心分离后近心端红细胞DAT)
(3)放散实验。在血清抗体为阴性时,可做放散试验,DHTR病人放散液抗体可能为阳性。
(4)其它:参照急性溶血性输血反应,系统地进行血液学、生化学、血型血清学的各项检查。
(5)血浆中抗体水平。DHTR典型症状之一是即使在输血前已存在某种血型抗体,如Kidd系统的抗-Jka和抗-Jkb,但在输血后四日内病人血浆中不能发现有游离的该抗体。典型情况是输血后四至七日之间又可检测出该抗体,在输血后十至十五日之间达高峰,而且一旦该类抗体能被检测出来,原交叉配血相容的血液可能变为不相容。
(6)病人体内输入的红细胞。在发生了DHTR的患者体内,约有20%~35%患者血中,有大量输入的红细胞和高水平抗体长期共存。
(7)冷凝集素可出现在反复输血病人血浆中。
(8)病人输入的血已从血液循环中清除,但病人自身红细胞持续阳性,以及病人血浆中出现冷凝集素,从理论上讲病人自身红细胞也可以被大量破坏,但是很难找出被大量破坏的明确证据。
(9)产生DHTR抗体的特异性。
转自: 输血视界